Случай мальформации Денди—Уокера с доношенной беременностью и родами
Пороки развития нервной системы занимают ведущее место в структуре аномалий развития, причем около 80% из них представлены гидроцефалией различного генеза. Согласно представленным результатам анализа данных мониторинга врожденных пороков развития в 31 регионе РФ за период 2006—2012 гг., их частота составила 23,04 на 1000 рождений [1].
Синдром Денди—Уокера (Dandy—Walker Malformation) — врожденный порок развития каудального отдела ствола и червя мозжечка, ведущий к неполному раскрытию срединной (Мажанди) и латеральных (Лушка) апертур IV желудочка мозга [2].
Синдром Денди—Уокера — редкий вид патологии ЦНС (порок развития задней черепной ямки) с частотой встречаемости среди живорожденных детей 1 случай на 25 000—35 000, однако среди детей с врожденной гидроцефалией он диагностируется значительно чаще — от 3,5 до 12% случаев [3, 4].
Впервые описание мальформации было представлено в 1914 г. американским нейрохирургом W. Dandy в соавторстве с К. Blackfun [5] в статье, посвященной изучению разных форм гидроцефалии. В 1942 г. J. Taggart и A. Walker предложили вариант хирургической коррекции описанной патологии, а в 1954 г. С. Benda объединил в названии одного синдрома фамилии двух ученых — W. Dandy и A. Walker [6].
американским нейрохирургом W. Dandy в соавторстве с К. Blackfun [5] в статье, посвященной изучению разных форм гидроцефалии. В 1942 г. J. Taggart и A. Walker предложили вариант хирургической коррекции описанной патологии, а в 1954 г. С. Benda объединил в названии одного синдрома фамилии двух ученых — W. Dandy и A. Walker [6].
Этиология и патогенез болезни до настоящего времени остаются неясными. В большинстве случаев заболевание носит спорадический характер, но встречаются и семейные случаи. В 29—55% случаев синдром Денди—Уокера сочетается с другими мальформациями (синдромы Меккеля, Меккеля—Грубера, Варбурга, Тернера и другие хромосомные аберрации), а также с поражениями отдельных органов и систем (поли-, синдактилия, врожденные пороки сердца, поликистоз почек, расщелины неба и др.) [3, 7, 8]. Предположительно на развитие этой патологии влияют перенесенная в ранние сроки беременности цитомегаловирусная инфекция, коревая краснуха, не исключена связь с наличием сахарного диабета, осложненного диабетической фетопатией, приемом варфарина при беременности [8, 9].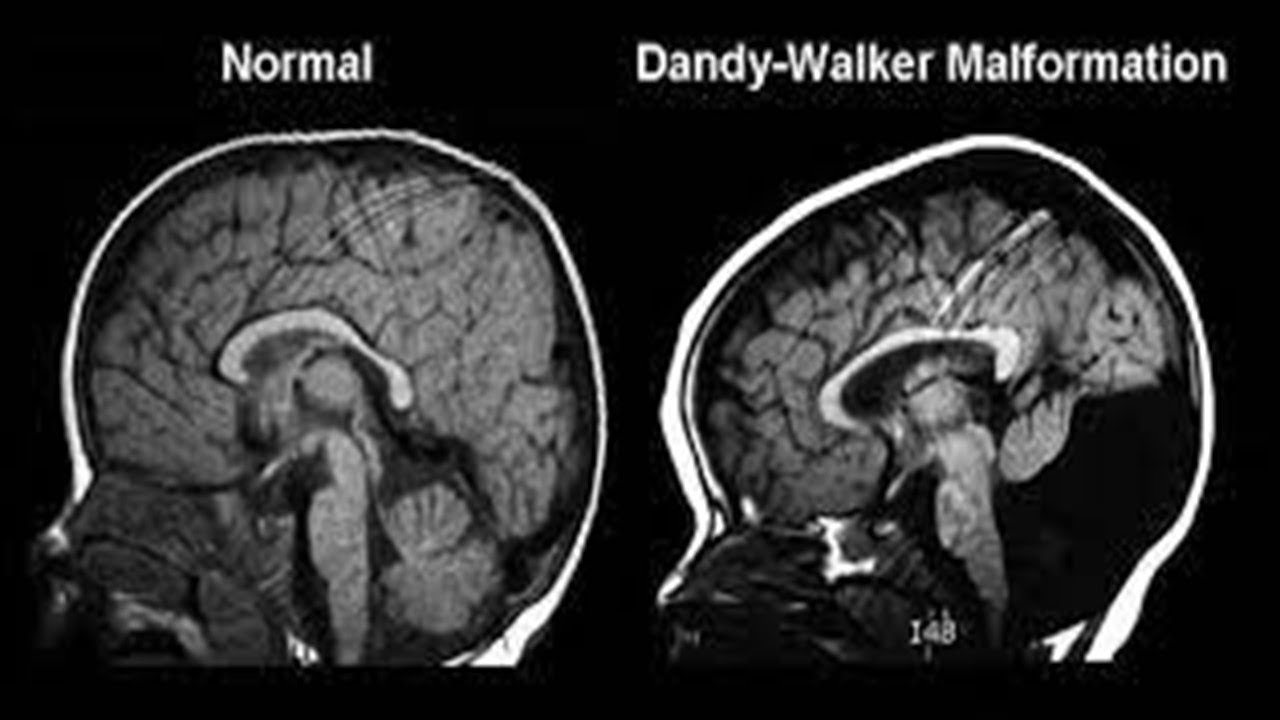
В классической форме синдром включает следующие проявления: внутреннюю гидроцефалию различной степени; расширение III желудочка до формирования кисты задней черепной ямки из-за ее увеличения, связанного со смещением вверх латеральных синусов и мозжечкового намета; гипоплазию червя мозжечка (и полушарий) [2].
Для синдрома Денди—Уокера характерна вариабельность клинических признаков [3, 10]. У некоторых больных выявляют гипоплазию червя мозжечка или небольшие кисты при нормальной заднечерепной ямке (вплоть до полного отсутствия червя мозжечка), с недостаточно развитым стволом мозга. Церебральные аномалии могут включать явления дисплазии (нейрональная гетеротопия, шизэнцефалия, дисгенезия мозолистого тела и голопрозэнцефалия). Степень гидроцефалии варьирует от небольшой дилатации боковых и III желудочков до выраженной окклюзионной водянки. Уровень обструкции сильвиева водопровода и препятствие току цереброспинальной жидкости (ЦСЖ) находятся в месте выходных отверстий IV желудочка.
Выделяют полную и неполную формы синдрома Денди—Уокера. Полная форма характеризуется агенезией червя мозжечка и наличием явной коммуникации между IV желудочком и кистой в области большой цистерны. Неполная форма — это частичная агенезия нижней части червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя [3].
Клиническими проявлениями синдрома Денди—Уокера у младенцев являются увеличенный размер головы, истончение и выпячивание кости в затылочной части черепа, гидроцефалия (не всегда), мягкость черепных костей и слишком большие роднички, беспокойное поведение, мышечные спазмы и судороги, слабость крика, нистагм, спонтанные движения рук и ног, спастический тетрапарез, замедление моторного развития. У взрослых — тошнота, рвота, раздражительность, судороги, проблемы со зрением, нарушение координации движений, среди которых размашистость, нечеткость и шаткость походки (вплоть до невозможности передвигаться самостоятельно), интеллектуальное отставание [3, 11].
Диагностика синдрома Денди—Уокера возможна в пренатальный период при проведении скрининговой трансвагинальной эхографии в 13—14 нед беременности. После рождения ребенка постановка диагноза осуществляется на основе сбора анамнеза, неврологического осмотра, нейросонографии и проведения магнитно-резонансной томографии (МРТ) головного мозга с сагиттальным и аксиллярным обзором IV желудочка (с целью выявления аномалии строения мозга и гидроцефалии после закрытия родничков), офтальмологического обследования, консультации нейрохирурга [7, 12—15].
Прогноз для жизни и здоровья при синдроме Денди—Уокера зависит от наличия сочетанных аномалий развития и срока диагностики. По данным литературы [3], показатели постнатальной заболеваемости и смертности выше в случаях, когда синдром диагностирован в пренатальном периоде, а не у новорожденного.
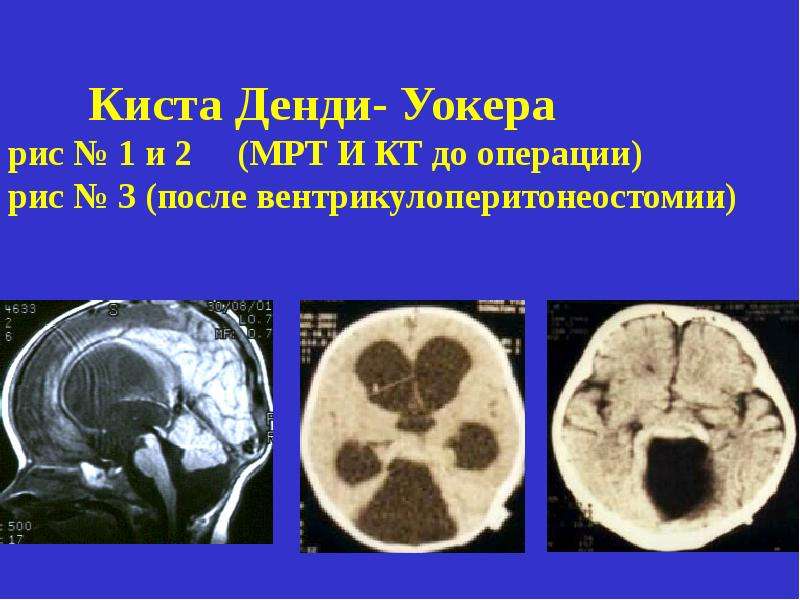
Лечение синдрома Денди—Уокера оперативное. Для снижения внутричерепного давления (ВЧД) за счет оттока ЦСЖ проводится шунтирование IV мозгового желудочка с последующей симптоматической терапией (диуретики в сочетании с препаратами калия, лечебная гимнастика, массаж).
В отечественной литературе данных о ведении беременных с синдромом Денди—Уокера с шунтзависимой гидроцефалией нами найдено не было. В зарубежной литературе имеются единичные сообщения о течении беременности, родов у пациенток с гидроцефалией с наличием вентрикулоперитонеальных шунтов, но единые рекомендации по ведению беременности, родов отсутствуют [16—18]. В настоящее время нет убедительных данных об учащении риска осложнений при адекватном функционировании шунта во время беременности. При наступлении беременности проводится тщательное наблюдение за симптомами повышения ВЧД, наблюдающимися более чем у ½ пациенток (особенно с дистальным расположением конца шунта): сонливостью, атаксией, появлением приступов, что может быть обусловлено декомпенсацией работы шунта. Симптомы повышения ВЧД могут выявляться, несмотря на нормальную работу шунта, что может быть вызвано гидратацией мозга или венозным полнокровием во время беременности [16].
При нарастании гидроцефалии и/или нарушении функции шунта необходимо произвести его ревизию: в I и II триместрах предпочтительным является вентрикулоплевральный шунт, в III — для предотвращения преждевременных родов используются вентрикулоатриальный или вентрикулоплевральный шунты. При отсутствии эффекта от проводимой терапии рекомендуется досрочное родоразрешение с предварительным проведением профилактики респираторного дистресс-синдрома плода дексаметазоном.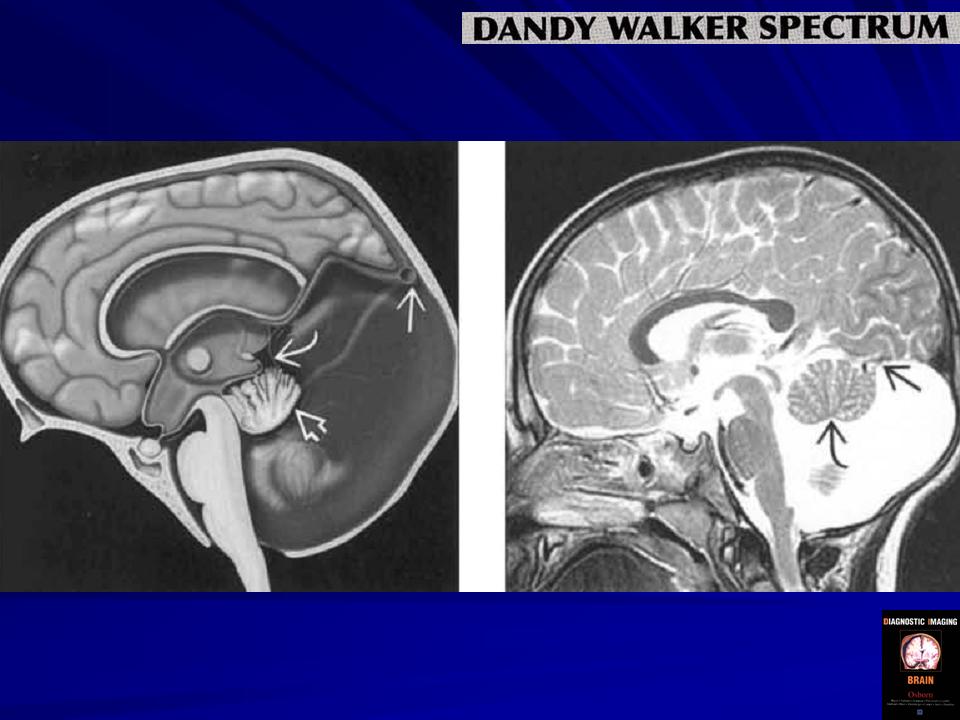 За 48 ч до родоразрешения профилактически назначаются антибиотики для уменьшения частоты инфицирования шунта [16].
За 48 ч до родоразрешения профилактически назначаются антибиотики для уменьшения частоты инфицирования шунта [16].
Способ родоразрешения напрямую зависит от состояния пациентки. При отсутствии клинической симптоматики родоразрешение через естественные родовые пути не противопоказано, а процент акушерских осложнений не выше, чем в общей популяции. Положительным является низкий риск возникновения спаек или инфицирования дистального конца шунта. Во втором периоде родов происходит повышение давления ЦСЖ, увеличение ВЧД, поэтому при ведении потужного периода предпочтительно укорочение потуг путем проведения рассечения промежности. Во время родов профилактика антибиотиками должна быть продолжена [16, 18].
Выбор оперативного родоразрешения обусловливается наличием неисправности в работе шунта и повышением ВЧД, приводящим к наличию клинической симптоматики и возможности провоцирования внутричерепного кровоизлияния. После стабилизации состояния больной производится кесарево сечение.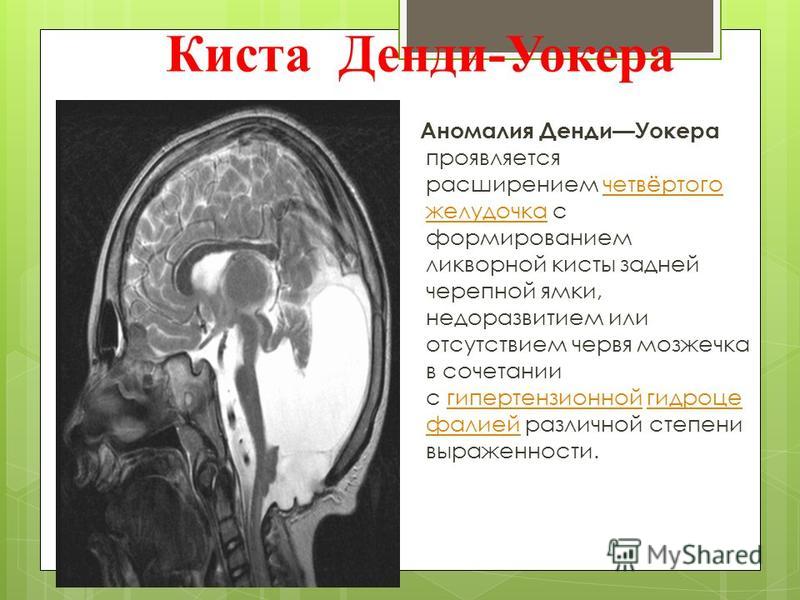
Представляем собственное клиническое наблюдение случая доношенной беременности у пациентки с синдромом Денди—Уокера.
Больная И., 33 лет, встала на учет по беременности в женскую консультацию на сроке 7—8 нед. Беременность первая, желанная, наступила спонтанно.
Анамнез: пациентка родилась от первой беременности, родовую травму отрицает. В возрасте 18 мес (1991 г.) у нее были диагностированы гидроцефалия, порок развития глаз, глаукома. В ноябре 1995 г. проведена операция — вентрикулоатриостомия справа, послеоперационный период осложнился инфицированием по ходу шунта, шунт удален на 8-е сутки. В ноябре 1996 г. находилась на стационарном лечении в Российском научно-исследовательском нейрохирургическом институте им. проф. А.Л. Поленова с диагнозом: «тетравентрикулярная сообщающаяся гидроцефалия. Синдром Денди—Уокера. Остаточные явления после вентрикулоатриостомии справа. Глаукома с клинической картиной гипертензивно-гидроцефального синдрома (головная боль, тошнота, рвота), двусторонней пирамидной недостаточностью в виде тетрапареза, статической и динамической атаксией». 04.12.96 больной была проведена операция — вентрикулоперитонеостомия слева.
проведена операция — вентрикулоатриостомия справа, послеоперационный период осложнился инфицированием по ходу шунта, шунт удален на 8-е сутки. В ноябре 1996 г. находилась на стационарном лечении в Российском научно-исследовательском нейрохирургическом институте им. проф. А.Л. Поленова с диагнозом: «тетравентрикулярная сообщающаяся гидроцефалия. Синдром Денди—Уокера. Остаточные явления после вентрикулоатриостомии справа. Глаукома с клинической картиной гипертензивно-гидроцефального синдрома (головная боль, тошнота, рвота), двусторонней пирамидной недостаточностью в виде тетрапареза, статической и динамической атаксией». 04.12.96 больной была проведена операция — вентрикулоперитонеостомия слева.
Пациентка имеет II группу инвалидности. Закончила педагогический институт, работала психологом в школе, но в связи с прогрессирующим снижением зрения с работы уволилась. В поликлинике по месту жительства наблюдалась только офтальмологом, неврологом не осматривалась в течение последних 20 лет.
Больная обратилась за помощью в период беременности; прегравидарная подготовка не проводилась.
При первичном обращении жалобы на периодическую головную боль, не сопровождающуюся тошнотой, временами шаткость при ходьбе, ухудшение памяти. В неврологическом статусе: когнитивные функции сохранные, соответствуют уровню образования. Глазные щели D>S, зрачки неправильной формы, несимметричные, слабо реагируют на свет, движения глазных яблок не ограничены, функции черепных нервов сохранны; парезов нет, рефлексы с рук и ног высокие, симметричные; патологические рефлексы отсутствуют, чувствительность не нарушена, пальценосовую пробу выполняет с легкой интенцией с обеих сторон, в пробе Ромберга легкое пошатывание, менингеальных симптомов нет. Передвигается самостоятельно, без посторонней помощи.
Беременная отнесена к высокой группе по оценке пренатальных факторов риска. Был проведен консилиум с участием нейрохирургов, неврологов, офтальмологов, акушеров-гинекологов с диагнозом: «беременность 10 нед. Синдром Денди—Уокера, тетравентрикулярная сообщающаяся шунтзависимая выраженная гидроцефалия. Хронический цефалгический синдром, легкий вестибулоатактический синдром. Вторичная оперированная глаукома II «С» — OD, IV «С» — OS, частичная осложненная катаракта обоих глаз, частичное помутнение роговицы». Решение консилиума: на основании действующих регламентирующих документов — вынашивание беременности не противопоказано1.
Синдром Денди—Уокера, тетравентрикулярная сообщающаяся шунтзависимая выраженная гидроцефалия. Хронический цефалгический синдром, легкий вестибулоатактический синдром. Вторичная оперированная глаукома II «С» — OD, IV «С» — OS, частичная осложненная катаракта обоих глаз, частичное помутнение роговицы». Решение консилиума: на основании действующих регламентирующих документов — вынашивание беременности не противопоказано1.
Пациентка поставлена в известность о том, что во время беременности физиологически увеличивается объем циркулирующей крови, повышаются ВЧД и внутрибрюшное давление, которые могут привести к нарушению работы шунта и декомпенсации заболевания. Был разработан план ведения пациентки в соответствии с порядком оказания медицинской помощи женщинам в периоды беременности, родов и послеродовом с учетом беременности высокой группы риска2. Рекомендовано проведение МРТ головного мозга после 20 нед беременности.
МРТ поведена 02.03.14: на Т1- и Т2-взвешенных МР-изображениях головного мозга в аксиальной, сагиттальной и коронарной проекциях (см. рисунок) МРТ головного мозга. а — Т2-взвешенное аксиальное изображение на уровне тел боковых желудочков. Выраженное асимметричное расширение тел боковых желудочков без признаков перивентрикулярного отека. Вентрикулярный шунт в полости левого бокового желудочка; б — Т1-взвешенное срединное сагиттальное изображение. Кистозное расширение большой цистерны мозга, сообщение ее с расширенным IV желудочком. Гипоплазия мозжечка. Истончение мозолистого тела; в — Т2-взвешенное коронарное изображение. Выраженное несимметричное расширение тел боковых желудочков без признаков перивентрикулярного отека, расширение нижних рогов боковых желудочков и III желудочка. Субарахноидальные борозды уплощены; г — Т2-взвешенное срединное сагиттальное изображение (толщина среза 0,8 мм). Отсутствуют признаки ликворного блока на уровне III желудочка и водопровода мозга. определяется значительное несимметричное расширение всех отделов боковых желудочков мозга, III и IV желудочков без признаков перивентрикулярного отека и ликворного блока на уровне водопровода мозга.
рисунок) МРТ головного мозга. а — Т2-взвешенное аксиальное изображение на уровне тел боковых желудочков. Выраженное асимметричное расширение тел боковых желудочков без признаков перивентрикулярного отека. Вентрикулярный шунт в полости левого бокового желудочка; б — Т1-взвешенное срединное сагиттальное изображение. Кистозное расширение большой цистерны мозга, сообщение ее с расширенным IV желудочком. Гипоплазия мозжечка. Истончение мозолистого тела; в — Т2-взвешенное коронарное изображение. Выраженное несимметричное расширение тел боковых желудочков без признаков перивентрикулярного отека, расширение нижних рогов боковых желудочков и III желудочка. Субарахноидальные борозды уплощены; г — Т2-взвешенное срединное сагиттальное изображение (толщина среза 0,8 мм). Отсутствуют признаки ликворного блока на уровне III желудочка и водопровода мозга. определяется значительное несимметричное расширение всех отделов боковых желудочков мозга, III и IV желудочков без признаков перивентрикулярного отека и ликворного блока на уровне водопровода мозга.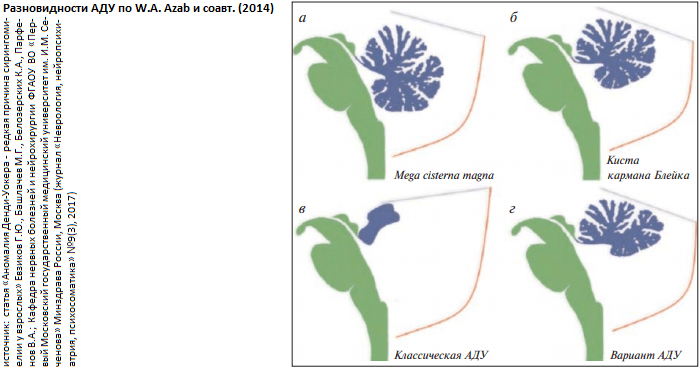 В полости тела левого бокового желудочка визуализируется вентрикулярный шунт (послеоперационные изменения в теменно-затылочных областях). Мозжечок уменьшен в размерах (гипопластичный), преимущественно за счет каудальных отделов гемисфер и червя мозжечка. Обращает на себя внимание высокое стояние намета мозжечка. Большая цистерна мозга значительно кистозно расширена, имеется ее широкое сообщение с выходным отделом IV желудочка, отверстие Мажанди не визуализируется. Субарахноидальные борозды по конвекситальной поверхности мозга уплощены. Описанные изменения в совокупности соответствуют картине варианта мальформации Денди—Уокера.
В полости тела левого бокового желудочка визуализируется вентрикулярный шунт (послеоперационные изменения в теменно-затылочных областях). Мозжечок уменьшен в размерах (гипопластичный), преимущественно за счет каудальных отделов гемисфер и червя мозжечка. Обращает на себя внимание высокое стояние намета мозжечка. Большая цистерна мозга значительно кистозно расширена, имеется ее широкое сообщение с выходным отделом IV желудочка, отверстие Мажанди не визуализируется. Субарахноидальные борозды по конвекситальной поверхности мозга уплощены. Описанные изменения в совокупности соответствуют картине варианта мальформации Денди—Уокера.
Дополнительно отмечаются истончение мозолистого тела, атрофические изменения перивентрикулярного белого вещества.
Заключение: МР-картина варианта мальформации Денди—Уокера. Внутренняя тетравентрикулярная гидроцефалия. Послеоперационные изменения в теменно-затылочных областях (см. рисунок).
Рекомендации по ведению беременной были выполнены в полном объеме, пациентка осматривалась неврологом и офтальмологом в динамике — 1 раз в месяц до 30 нед и 1 раз в 2 нед до родоразрешения.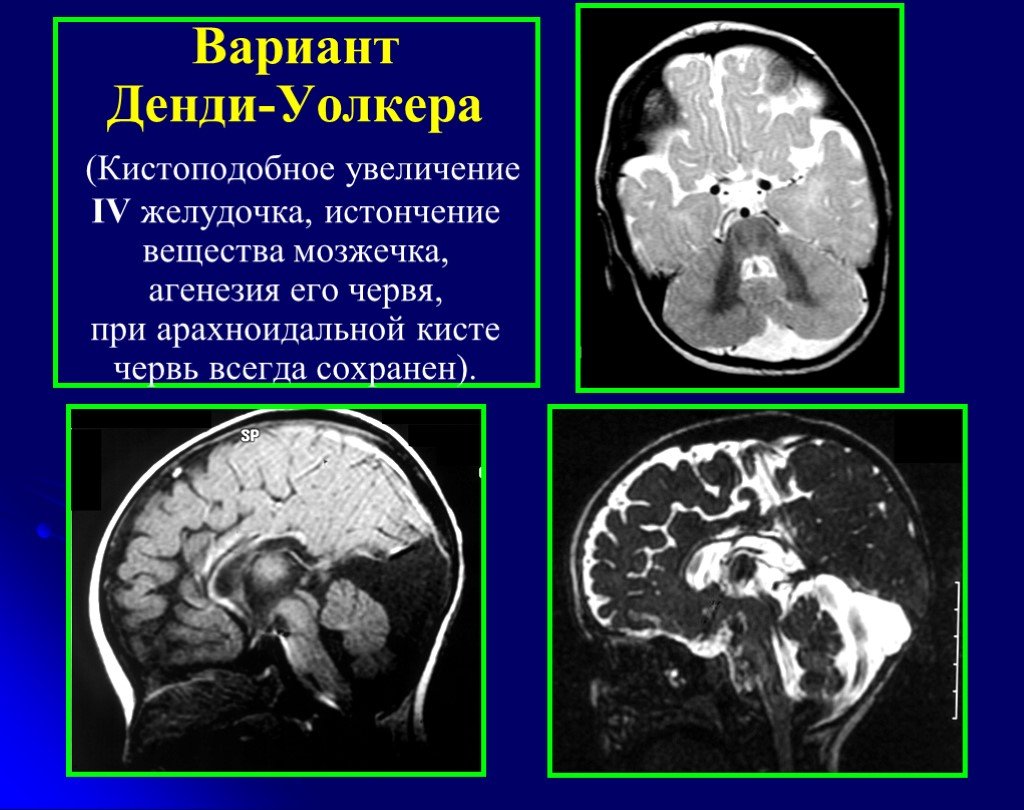 Беременность протекала без осложнений.
Беременность протекала без осложнений.
Данные протоколов ультразвукового исследования плода в I, II и III триместрах беременности в пределах нормы. Гемодинамические нарушения в системе мать—плацента—плод не выявлены. Кардиотокография плода на сроках 32 и 36 нед беременности: базальный ритм 134—139 ударов в 1 мин, нормотип.
При доношенном сроке — 37 нед беременности пациентка родоразрешена в плановом порядке путем операции кесарева сечения в условиях перинатального центра. 10.06.14 родился мальчик массой 2810 г, рост 47 см с оценкой по шкале Апгар 8—9 баллов. Родоразрешение и послеродовой период протекали без осложнений. Пациентка выписана на 8-е сутки домой с ребенком.
При катамнестическом наблюдении в течение 3 лет состояние пациентки стабильное. В настоящее время оперативное лечение не требуется.
Комплексный подход, обсуждение диагноза с привлечением специалистов разного профиля (невролог, нейрохирург, нейрофизиолог, радиолог, акушер-гинеколог, терапевт), оптимальный объем обследования и динамическое наблюдение за течением беременности позволили пролонгировать и благополучно родоразрешить пациентку путем операции кесарева сечения при доношенном сроке.
Авторы заявляют об отсутствии конфликта интересов.
*e-mail: [email protected]
1Приказ Министерства здравоохранения и социального развития РФ от 03.12.07 № 736 «Об утверждении перечня медицинских показаний для искусственного прерывания беременности». Ссылка активна на 24.03.17. http://base.garant.ru/12158174/
2Приказ Министерства здравоохранения Российской Федерации от 01.11.12 № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология (за исключением вспомогательных репродуктивных технологий)». Ссылка активна на 24.03.17. http://base.garant.ru/70352632/
Лечение синдрома Денди-Уокера в Израиле
В последнее десятилетие в Израиле отмечаются стремительные темпы развития практической и исследовательской медицины, благодаря чему стране удалось занять место в тройке лидеров по популярности у зарубежных пациентов. Мировой уровень подготовки специалистов, выполнение лечебно-диагностических процедур на ультрасовременном оборудовании позволяет добиваться прекрасных результатов в терапии различных видов наследственных заболеваний. Лечение синдрома Денди-Уокера в Израиле осуществляется по комплексной схеме, в которую входят прогрессивные нейрохирургические методы, эффективные фармацевтические средства и физиотерапевтические процедуры. После проведения лечебного курса у 87% пациентов устраняются симптомы и улучшается общее состояние.
Лечение синдрома Денди-Уокера в Израиле осуществляется по комплексной схеме, в которую входят прогрессивные нейрохирургические методы, эффективные фармацевтические средства и физиотерапевтические процедуры. После проведения лечебного курса у 87% пациентов устраняются симптомы и улучшается общее состояние.
100%
онлайн-консультаций с израильским экспертом организовываются в течение 2-3 дней
>30%
пациентов получили инновационное лечение недоступное в отечественных клиниках
1785
пациентов получили персональную скидку на комплексную диагностику в клинике
Оглавление
- Методы лечения патологии
- Способы диагностирования заболевания
- Сколько стоит лечение заболевания
Использование высокоточной диагностической аппаратуры позволяет специалистам за считанные дни получить показатели, на основе которых возможно поставить диагноз, подобрать требующиеся способы терапии, выстроить прогноз дальнейшего протекания патологии и развития ребенка. Учитывая, что чаще всего лечение патологии проводится у детей первого года жизни, большое внимание уделяется поиску наиболее безопасных для развивающегося организма лечебных методик и препаратов. Кроме того, все виды процедур проходят в комфортных для маленького пациента условиях, что подтверждают многочисленные отзывы родителей больных. Медицинских туристов также привлекает разумная цена предоставляемых услуг.
Учитывая, что чаще всего лечение патологии проводится у детей первого года жизни, большое внимание уделяется поиску наиболее безопасных для развивающегося организма лечебных методик и препаратов. Кроме того, все виды процедур проходят в комфортных для маленького пациента условиях, что подтверждают многочисленные отзывы родителей больных. Медицинских туристов также привлекает разумная цена предоставляемых услуг.
Методы лечения патологии
Клинические признаки данного нарушения, входящего в число врожденных заболеваний, обусловлены нарушением структуры и функциональной активности мозжечка, затруднением отведения ликвора (цереброспинальной жидкости) из системы желудочков головного мозга. Закупоривание пути, по которому происходит ликворный отток, приводит к его накоплению в желудочке, вызывая его расширение, развитие гидроцефалии и внутричерепной гипертензии.
На сегодняшний день выяснить причины развития заболевания не удалось. Еще не так давно исследователи были убеждены в том, что возникновение синдрома обусловлено отягощенной наследственностью.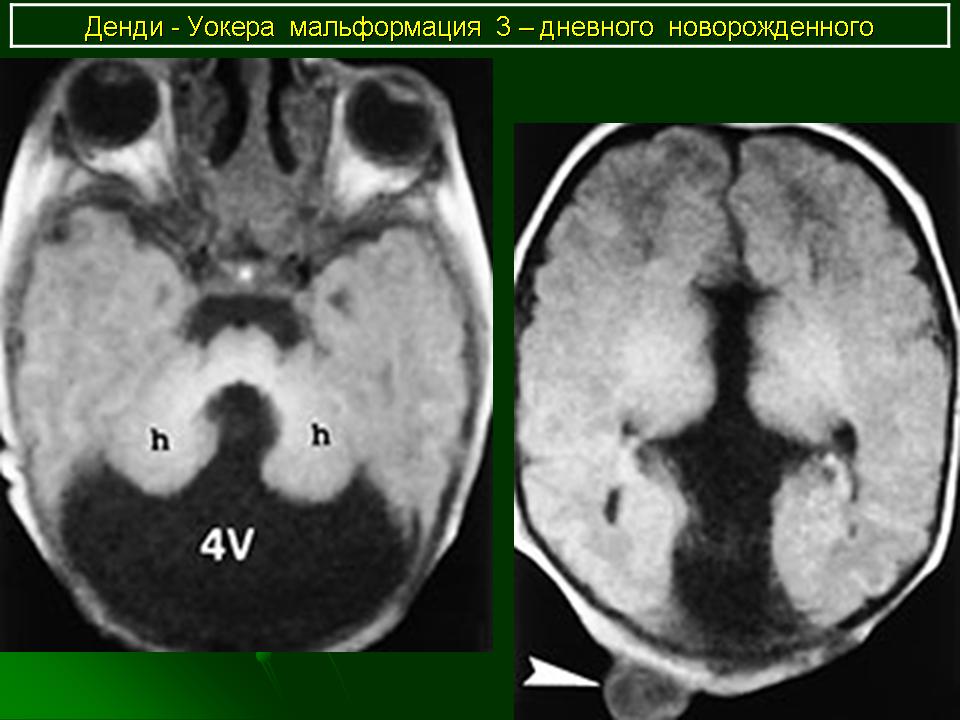 Тем не менее, последние исследования показали высокую частоту встречаемости болезни у малышей, матери которых не страдают генетическими нарушениями, но в период вынашивания ребенка регулярно употребляли наркотики и алкогольные напитки. Риск развития патологии также возрастает в случае выявления у беременной цитомегаловирусной инфекции или краснухи, наличия сахарного диабета у близких родственников.
Тем не менее, последние исследования показали высокую частоту встречаемости болезни у малышей, матери которых не страдают генетическими нарушениями, но в период вынашивания ребенка регулярно употребляли наркотики и алкогольные напитки. Риск развития патологии также возрастает в случае выявления у беременной цитомегаловирусной инфекции или краснухи, наличия сахарного диабета у близких родственников.
На клинические признаки болезни в большой степени влияет возраст больного. У грудных детей прежде всего проявляются признаки гидроцефалии (большой размер головы, выпирающие затылочные кости), внутричерепная гипертензия, судорожные приступы, чрезмерный мышечный тонус. У старших детей наблюдаются судороги, расстройства координации, шаткая неуверенная походка и некоторые другие признаки поражения мозжечка. Более половины пациентов отстают в интеллектуальном развитии, страдают психоэмоциональными расстройствами, с трудом общаются с другими детьми. Распространенными осложнениями являются кардиопатологии, почечные и глазные заболевания.
В комплексную терапевтическую схему включаются нейрохирургические вмешательства, медикаментозные курсы, методы физиотерапии.
Лекарственное лечение
При легкой форме болезни, когда выявляются слабовыраженные симптомы и отсутствуют осложнения, срочное лечение не рекомендуется. В подобных ситуациях в клиниках Израиля предпочитают заменять традиционные нейрохирургические способы терапии купированием клинических проявлений с помощью фармацевтических препаратов. Сокращение объема вырабатываемого и накапливающегося в мозговых желудочках ликвора достигается с помощью курса диуретиков. Кроме того, мочегонные лекарственные средства принимаются для поддержания нормальной работы почек и сердца. С целью восстановления координации и устранения избыточного тонуса мускулатуры пациенту показаны миорелаксанты. В курс медикаментозной терапии также включаются седативные фармацевтические препараты и анальгетики.
Хирургическое лечение
- Шунтирование — формирование искусственного пути оттока ликвора из желудочков головного мозга является обязательной процедурой, практически всегда включаемой в курс терапии данной патологии.
 Через оснащенную клапанами дренажную трубку ликвор отводится в полость брюшины. В результате у пациентов устраняется гидроцефалия, повышенное внутричерепное давление снижается до нормы, купируется симптоматика. Однако трубки постепенно могут засоряться, для их замены требуется повторное проведение операции, что и является главным недостатком шунтирования.
Через оснащенную клапанами дренажную трубку ликвор отводится в полость брюшины. В результате у пациентов устраняется гидроцефалия, повышенное внутричерепное давление снижается до нормы, купируется симптоматика. Однако трубки постепенно могут засоряться, для их замены требуется повторное проведение операции, что и является главным недостатком шунтирования. - Вентрикулостомия — прогрессивная эндоскопическая процедура, заключающаяся в формировании в дне мозгового желудочка специального отверстия, через которое отводится скапливающийся ликвор. Из желудочков цереброспинальная жидкость поступает во внемозговые цистерны. Доступ к операционному полю получается через маленькое отверстие в черепной кости, точность своих действий нейрохирург контролирует по изображениям, передающимся с камеры нейроэндоскопа на монитор. Вентрикулостомия занимает достаточно немного времени и отличается малым травматизмом.
Физиотерапия
В ходе лечебного процесса и в течение всей дальнейшей жизни больному требуется регулярно проходить физиотерапевтическое лечение. Для купирования головных болей и успокоительного эффекта назначаются отвары и препараты лекарственных трав. Ребенку показаны ванны с добавлением настоек мяты, валерианы, хвойного масла. Также проводятся сеансы электрофореза, лечебного массажа и гимнастики.
Для купирования головных болей и успокоительного эффекта назначаются отвары и препараты лекарственных трав. Ребенку показаны ванны с добавлением настоек мяты, валерианы, хвойного масла. Также проводятся сеансы электрофореза, лечебного массажа и гимнастики.
- Шунтирование
Способы диагностирования заболевания
В клиниках Израиля необходимые врачебные консультации и обследования проводятся приблизительно за три дня.
Первый день
На первичной консультации детского невролога, которая проводится в этот день, специалист осматривает пациента, узнает о наличии подобных заболеваний у близких родственников, развитии осложнений во время вынашивания ребенка и родов. Выполнив неврологический осмотр, специалист выписывает направления на необходимые диагностические обследования.
Второй день
Выполнение назначенных процедур:
- трансплацентарного УЗИ — проводится во время беременности с целью выявления нарушений эмбрионального развития, при обнаружении у плода характерных признаков патологии врачи рекомендуют прерывание беременности;
- МРТ головного мозга;
- эхоэнцефалография;
- УЗИ и КТ почек;
- ангиография сосудов головного мозга.
Третий день
Экспертная комиссия в составе невролога и узкопрофильных специалистов рассматривает полученные результаты, озвучивают диагноз и разрабатывают лечебную программу.
- УЗИ
- Магнитно-Резонансная Томография (МРТ)
- Эхоэнцефалография
- Компьютерная томография (КТ)
- Ангиография
Сколько стоит лечение заболевания
Стоимость терапии чрезвычайно важна для медицинских туристов. Лечение в клиниках Израиля обходится зарубежным пациентам примерно на 30% дешевле, чем в странах Западной Европы, и на 50% — чем в США.
Преимущества лечения в Израиле
- Мировой уровень подготовки специалистов.
- Современная материально-техническая база клиник.
- Профессиональное выполнение сложнейших нейрохирургических операций.
- Комфортные условия пребывания в стационаре.
- Демократичные цены.
Для устранения болезненных симптомов и обеспечения нормального развития ребенка необходимо скорейшее проведение терапии. Не упускайте время, обращайтесь за помощью и начинайте лечение, разработанное и выполняемое высококлассными неврологами и нейрохирургами.
Не упускайте время, обращайтесь за помощью и начинайте лечение, разработанное и выполняемое высококлассными неврологами и нейрохирургами.
- 5
- 4
- 3
- 2
- 1
(0 голосов, в среднем: 5 из 5)
Синдром Денди-Уокера (DWS): симптомы, диагностика и лечение
Лечение DWS зависит от тяжести состояния и наличия других медицинских проблем, которые должен учитывать врач.
Большинству детей с синдромом DWS потребуется операция по имплантации полой трубки (шунта). Это удалит лишнюю жидкость из мозга и уменьшит давление на мозг и череп. Это может помочь предотвратить дальнейшее повреждение головного мозга и уменьшить или избавиться от некоторых неврологических симптомов DWS. Иногда шунтирование может улучшить симптомы, но иногда этого не происходит.
Эта операция может быть сделана, когда ваш ребенок новорожденный, или позже, в зависимости от симптомов и общего состояния вашего ребенка. Могут быть проблемы с шунтами, в том числе инфекция и закупорка. Если вашему ребенку понадобится шунт, скорее всего, он останется с ним на всю оставшуюся жизнь.
Если вашему ребенку понадобится шунт, скорее всего, он останется с ним на всю оставшуюся жизнь.
При отсутствии признаков гидроцефалии некоторых детей можно отправить домой через несколько дней после рождения. Тем не менее, родителям необходимо внимательно следить за этими детьми на наличие признаков
гидроцефалии. Ваш врач объяснит вам, за чем вам нужно следить.
Уход после операции
После операции шунтирования вашему ребенку будет оказана помощь в отделении интенсивной терапии больницы. Ваш ребенок должен будет находиться на искусственном дыхании, пока он полностью не восстановится после обследования. Общая продолжительность пребывания вашего ребенка в больнице будет разной в зависимости от других проблем со здоровьем.
Мы научим вас ухаживать за ребенком дома. Мы покажем вам, как:
- ухаживать за кожей вашего ребенка, чтобы предотвратить повреждение кожи и пролежни.
- помогите вашему малышу двигаться.
- взаимодействуйте со своим ребенком.
 №
№ - предотвратите инфицирование операционного поля.
Возможно, вы сможете забрать ребенка домой, как только он начнет хорошо питаться и наберет вес.
Последующее наблюдение
Вашему ребенку потребуются регулярные контрольные осмотры для измерения роста, развития и питания. Вы захотите найти местного врача, который заботится о детях (педиатр) для плановых осмотров, прививок и посещений врача. Координатор программы может помочь в случае необходимости. Вам также необходимо будет наблюдаться у детского невролога и нейрохирурга. Если у вашего ребенка есть шунт, вы будете проходить регулярные осмотры у этих специалистов, чтобы убедиться, что шунт работает.
Основное внимание при длительном уходе за детьми с СДВ направлено на предотвращение проблем и улучшение качества жизни ребенка. Многие дети с DWS всегда будут иметь определенный уровень физической и/или умственной неполноценности. Физическая и трудотерапия, а также раннее вмешательство очень важны для того, чтобы помочь вашему ребенку развиваться как можно лучше.
Если вашему ребенку был установлен шунт, он, скорее всего, всегда будет нуждаться в шунте, чтобы предотвратить скопление жидкости в головном мозге. Шунты нуждаются в особом уходе, чтобы убедиться, что они работают. Медицинская бригада научит вас, как ухаживать за шунтом у вашего ребенка.
Ваш врач может порекомендовать генетическое консультирование для оценки риска будущей беременности, поскольку синдром DWS может быть связан с наследственными заболеваниями.
Педиатрическая аномалия Денди-Уокера – Состояния и лечение
Аномалия Денди-Уокера – это врожденный (присутствующий при рождении) дефект, поражающий мозжечок, заднюю часть мозга, которая контролирует движение, поведение и когнитивные способности.
Денди-Уокер может вызвать обструкцию нормального оттока спинномозговой жидкости (ЦСЖ), что приводит к накоплению ЦСЖ и состоянию, называемому гидроцефалией.
Аномалия Денди-Уокера является частью спектра состояний, включающих классическую форму и другие легкие варианты. Важно поставить правильный диагноз, потому что разные состояния могут иметь очень разные результаты. Классическая форма мальформации Денди-Уокера имеет определенные ключевые признаки:
Важно поставить правильный диагноз, потому что разные состояния могут иметь очень разные результаты. Классическая форма мальформации Денди-Уокера имеет определенные ключевые признаки:
- Увеличение заднего отдела (задней черепной ямки) головного мозга
- Деформация или отсутствие червя мозжечка (части мозжечка)
- Большая киста в четвертом желудочке головного мозга
Кроме того, у большинства детей развивается гидроцефалия (накопление спинномозговой жидкости в головном мозге) до достижения ими первого дня рождения.
Узнайте больше о нашем Институте пренатальной педиатрии.
Специалисты до сих пор не до конца понимают причины возникновения классической аномалии Денди-Уокера и ее разновидностей. Во многих случаях конкретная причина не может быть идентифицирована. Возможные причины включают:
- Хромосомные дефекты, влияющие на развитие мозга плода
- Определенные вирусные инфекции у матери, которые передаются развивающемуся ребенку
- Воздействие на неродившегося ребенка определенных токсинов или лекарств
- Диабет у матери
Симптомы аномалии развития Денди-Уокера обычно появляются к 1 году жизни.
 Эти симптомы могут включать:
Эти симптомы могут включать:- Задержку развития двигательных и языковых навыков, таких как умение сидеть, ходить и говорить
- Плохой мышечный тонус, нарушение равновесия и координации
- Проблемы с движением глаз, в основном судорожные движения глаз
- Нарушения зрения и слуха
- Судороги
Гидроцефалия осложняет большинство пороков развития Денди-Уокера. Симптомы гидроцефалии включают:
- Аномально быстрый рост головы
- Раздражительность
- Рвота
- Чрезмерная сонливость
Ваш врач может обнаружить порок развития Денди-Уокера у вашего ребенка с помощью УЗИ плода высокого разрешения (уровень II) во втором или третьем триместре. Ваш врач может направить вас в наш Институт пренатальной педиатрии для дальнейшего обследования и оценки состояния вашего ребенка. Тесты могут включать:
- МРТ плода , чтобы подтвердить диагноз и исключить другие состояния (например, арахноидальные кисты, кисты кармана Блейка, вермиальную гипоплазию, большую цистерну большого размера), которые на УЗИ выглядят как аномалия Денди-Уокера.

- МРТ после рождения для подтверждения состояния и диагностики любых осложнений у вашего ребенка
- УЗИ после рождения для подтверждения состояния и диагностики любых осложнений у вашего ребенка
МРТ плода — это расширенный визуализирующий тест с высоким разрешением, который дает наилучшую информацию о первопричине и наилучшую картину остального мозга ребенка. Получение МРТ и экспертного неврологического заключения важно, потому что долгосрочный результат для состояний, напоминающих пороки развития Денди-Уокера, может быть намного лучше, чем в случаях пороков развития Денди-Уокера. В программе «Мозг плода» нашего Института пренатальной педиатрии работает команда экспертов, включая пренатального рентгенолога, пренатального невролога и пренатального нейрохирурга. Эта междисциплинарная команда наиболее квалифицирована для принятия такого решения.
Узнайте больше об услугах дородового ухода с высоким риском в Национальном детском институте пренатальной педиатрии.

- МРТ плода , чтобы подтвердить диагноз и исключить другие состояния (например, арахноидальные кисты, кисты кармана Блейка, вермиальную гипоплазию, большую цистерну большого размера), которые на УЗИ выглядят как аномалия Денди-Уокера.
Основной курс лечения порока развития Денди-Уокера заключается в устранении любых осложнений, которые могут возникнуть. Варианты лечения могут включать:
- Лекарства для контроля судорог
- Логопедия для развития речи и языка
- Физиотерапия для улучшения мышечной силы и координации
- Хирургическое введение вентрикулоперитонеального шунта в случаях тяжелой или ухудшающейся гидроцефалии
- Трудотерапия для развития навыков самообслуживания и подвижности, таких как прием пищи, одевание и ходьба
- Специальное обучение по мере необходимости при когнитивных проблемах и проблемах с обучением
Неврологи и нейрохирурги, участвующие в программе «Мозг плода» в нашем Институте пренатальной педиатрии, имеют большой опыт в диагностике и лечении пороков развития Денди-Уокера. Мы разрабатываем планы, обеспечивающие непрерывность лечения на ранних стадиях беременности, после родов и в детстве.


